【No.301】2024年問題…物流危機は…医療危機は…どうなる
2023.10.20

2019年4月労働基準法改正では、労働者の時間外労働は臨時的な特別の事情がある場合でも、年間720時間を超えてはならないとする規制が設けられた。(中小企業では20年以降)。この上限を単純に12ヶ月×4週で割ると週15時間となり、所定労働時間が40時間であれば週55時間が一つの目安となる。少し幅を持たせて60時間以上の男性労働者の比率は企業規模間で水準は異なるが、16年~20年と低下傾向で、22年コロナ禍でも是正は進まなかった。法改正後5年目なっても1日2時間以上の時間外労働をする人が30%近く存在し、働き方改革はいまだ道半だ。19年の法改正で医師・ドライバー・建設業等は業務の特殊性や取引慣行に課題があることを理由に、時間外規制から除外れていたが、これらの業種・職種が24年4月から規制対象なるため社会に様々な影響が生じる。23年7月の有効求人倍率は一般事務の0.32倍に比べて自動車運転は2.72倍、建設・採掘は5.89倍、医師は3.03倍と慢性的な人手不足状態にある。また自動車運転や建設業務は高齢化が著しく24年に規制が厳しくなれば既存の人員では回らなくなり、時間外手当の減少で離職者が増えれば人手不足は一層深刻化する。これが「2024年問題」だ。
23年7月には25年開催の関西万博の運営幹部が建設業界に対する時間外規制を万博工事に適用しないように政府に要請したことが大きな話題となった。医師、ドライバー、建設業等の3職種とも22年時点で医師27%、ドライバー30%、建設業等10%が60時間以上働いている。週70時間以上働く労働者は医師14%、ドライバーで11%に上る。因みに24年から適用の時間外規制はでは、建設業はすでに規制対象の一般労働者と同様に年720時間が上限となる。だが医師とドライバーは24年以降も時間外労働上限は年960時間となっている。つまり2職種は24年以降も、その他の労働者より高い上限の規制適用となる。
全日本トラック協会の調査によれば、時間外労働が年960時間を超えるドライバーが「いる」と答えた事業者は27%にのぼる。ドライバーの年間総実働時間は平均より400時間以上長い。また労災認定件数でも平均の10倍以上だ。そして長時間労働と表裏一体の関係にあるのが低賃金水準だ。男性トラックドライバーの平均年収は、男性労働者平均と比べて約80%にとどまる。しかも賃金のおよそ半分が運行手当などの歩合給がしめ、より長く働くことで現行の給与水準が維持されている。労働時間の短縮が賃金低下を招き、離職者を増やすことになる。労働時間を短縮して、賃金単価を上げるには生産性の向上が必須だ。トラック業界の生産性の低さは、他業界の生産性の高さに関係している。ジャスト・イン・タイムがその典型だ。企業が必要な時に、必要な物を、必要な量だけ、調達するシステム(JIT)は在庫を減らし、回転率を高め、高率的な経営を支えてきた。他方運送会社は多頻度で小口化した輸送を担い、積載率や輸送効率が低下した。つまり非効率物流を基礎に効率的な生産ステムが構築されてきたのだ。その結果運転手のなり手が減り物流が停滞する危機が生まれている。危機打開に政府は物流事業者に加え、発・着荷主にも物流負荷の軽減を義務化する方針だ。協力の呼び掛けだけなく規制強化に踏み込む。ただ法制化は24年4月には間に合わないので、先駆けて取り組むべきガイドラインが示された。既にリードタイムの延長や納品回数の削減等を進める荷主が増えているが、中小や地方の荷主までには広がっていない。荷物を運ぶ運送会社は24年以降、荷物を断るか、法令違反を続けるか、勿論法令違反はできない。24年問題を契機に運転手の長時間労働に依存する体質の転換がいそがれる。
医療提供からみれば2024年は団塊の世代が全員75歳を超えサービス需要が急増する時期であり、一方ワークライフバランスを重視する医師が近年急増し、命に関わる状況に対処する医療の供給能力が先細りしている。医療提供体制が危機的な状況にあるのは、04年の新しい臨床研修制度の始まりが起因している。それ以前の新人医師の多くはいきなり大学の医局に入り研修を行った。大学医局で滅私奉公的初期教育を5~10年を受けた。現在の50歳以上の医師は「医療の王道は内科や外科。週80時間ほど病院にいる。請われれば過疎地でも働く」といった労働観を持つ人が多い。04年以降の研修医はいろいろの診療科をまわり、どこの診療科が大変か見極められるようになった。さらに午前9時~午後5時までの研修時間を厳守することが義務付けられた。40代前半以下の医師は価値観の変化も相まって、ワークライフバランスを重視する労働観を持った医師が増えた。医師の多くが夜勤のない定時勤務を望むようになり、日本の医療は軽症向けのクリニックなどの受信は便利だが、がんの手術や、心筋梗塞や脳卒中を発症した時などの救急部門で働く医師が減少し、「生命に関わる肝心な時に診てもらえない。」方向に確実に向かっている。
24年4月から実施される働き方改革は、救急、外科系診療科、産科など人手不足を現在長時間労働で何とか成り立たせている診療科の労働時間を、強制的に週58時間もしくは75時間に短縮する改革といえる。その改革実施では①夜間救急患者を受け入れてくれる病院が非常に少なくなる。②手術提供能力の低下により手術の待ち時間が長くなり、がんになってもすぐに手術を受けられなくなる。こうした患者自身の命にかかわる大きな副作用が伴うことを国民は認識しなければならない。こうした事態を回避するには上記の診療科に進もうとする医師を増やすことが必要だ。増やすためにはこれらの診療科に進んでも週58時間以上働くことなく、ワークライフバランスが可能な生活が送れることを保証することだ。働くのを苦にしない50歳以上の医師が現役で働く今、働き方改革を進める必要がある。
働き方改革を乗り切るためには、①デジタルトランスフォーメーション(DX) による医療の生産性上げる②医師から他職種へのタスク(業務)シフトを進める③特に手術やお産や救急に関わる医師の給与が他診療科より高くなることを明示する。具体策は手術やお産や救急に関する診療報酬の一部を、病院を介さないで医師に直接支払うドクターフィーを導入することだ。医師が一人前になるには卒後10年以上の年限が必要になる。今から大変な診療科で働く医師に対する金銭的インセンティブ導入や働き方改革を契機に医療の生産性を高める取り組みを早急に進める必要がある。(国際医療福祉大学教授高橋泰氏)
この30年日本企業は消費者離れを恐れて思い切った値上げができず、賃上げもしにくい状態が続いていた。そして賃金や価格が上がらないことを前提に、労働者が長時間労働をすることで良質なサービスを提供するという過当競争を繰り返してきた。長引く円安でインフレへの関心も高いが、長期間マイルドなデフレが続いた日本では、価格が上がることを許さない風潮がいまだに残っている。しかし労働者の高齢化が一層進む中で、現状のビジネスモデルで走り続けることは限界にきている。
過労に起因する医療・交通・建設の事故が起これば多くの人が犠牲になる。人繰りがつかず物流や建設、医療などの重要な生活基盤が損なわれれば、コストを負うのは日本国民だ。良質なサービスを享受するには相応の対価が支払われるべきであり、そのための値上げと賃上げは不可欠という発想の転換が必要だ。すでに業務効率化や情報技術を利用した省人化など様々な取り組みが検討されているが、並行して社会全体で価格と賃金に対する意識改革を推し進めて行かなければならない。限られた時間の中で早期の対応が求められる。
職業別・週60時間以上労働者の割合
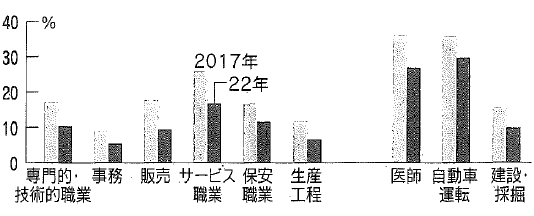
出所
総務省「就業構造基本調査」を基に早稲田大学教授黒田祥子作成。
年間就業日数200日以上週35時間以上の男性労働者に占める割合



